EMG & Kraft: Daten statt Vermutung

Teil 3 – EMG und Maximalkraft: Muskulatur verstehen
Kurz erklärt: EMG steht für Elektromyographie. Gemeint ist hier die Oberflächen-EMG mit Klebeelektroden auf der Haut. Sie zeigt, wann der Muskel vom Nervensystem aktiviert wird und wie stark diese Aktivität ist. EMG misst nicht die eigentliche Kraftproduktion des Muskels – deshalb kombinieren wir die Analyse mit gezielten Maximalkrafttests.
Manchmal ist nicht die Struktur das Problem, sondern das Zusammenspiel zwischen Muskel und Nerv. EMG macht sichtbar, wann ein Muskel vom Nervensystem aktiviert wird und wie stark er arbeitet. Krafttests zeigen, ob links und rechts gleich belastbar sind. Diese Tests werden routinemäßig im Profisport eingesetzt. In Kombination entsteht ein klarer, realistischer Plan für Ihr individuelles Training.
Ein Praxisbeispiel: Olivia – Achillessehnenschmerz (Achillodynie)

Ausgangslage
Olivia ist eine 43-jähriger Freizeitläuferin. Sie leidet an belastungsabhängigen, stechenden Schmerzen im unteren Achillessehnenbereich beidseits, wobei sie die Schmerzen links als stärker beschreibt.
Die aktuellen Schmerzen an ihrer Achillessehnen stellen bereits die dritte Schmerzepisode innerhalb von zwei Jahren dar.
Typisch für Sehnenbeschwerden ist der Kreislauf, in dem auch Olivia sich aktuell befindet: Training bis es schmerzt, Pause bis es besser ist, dann ein zu rascher Wiedereinstieg in hohe Laufbelastungen – und nach kurzer Zeit kommt die nächste Runde Schmerzen. Ein klassischer „boom-bust“-Zyklus, der zu keiner nachhaltigen Besserung führt.
Analyse
In unserer ärztlichen Untersuchung zeigte sich links eine eingeschränkte Einbeinstandstabilität mit Instabilität im unteren Sprunggelenk (USG) – Olivia wackelte auf dem linken Fuß stehend deutlich mehr als auf dem rechten Fuß. Außerdem hat sie einen Senk-Spreizfuß beidseits, also eine Abflachung des Fußlängsgewölbes entlang der Innenseite und des Fußquergewölbes entlang der Zehenballen. Zudem konnten wir eine leicht eingeschränkte Beugebeweglichkeit im oberen Sprunggelenk (OSG) identifizieren. In der 3D-Laufanalyse fielen mehrere Faktoren auf, welche die Belastung der Achillessehnen erhöhen.
Dazu zählten bei Olivia:
- zu hohe Schrittlänge (Overstriding)
- eine sehr schmale Spurbreite (Overcrossing)
- mehrere Instabilitäten in der Seitenführung (Frontalebene):
- seitliches Beckenkippen
- Kollabieren der Knie nach innen („kissing knees“, X-Bein-Tendenz)
- vermehrtes Einknicken der Füße nach innen (Pronation)
Therapieansatz
Für Olivia müssen wir auf mehreren Ebenen therapeutisch aktiv werden.
Zunächst braucht Olivias Laufstil eine kleine Wartung:
Ein Kürzen der Schrittlänge bei gleichzeitiger Steigerung der Schrittfrequenz (Kadenz) reduziert die Maximalkräfte, denen beide Füße bei jedem Schritt ausgesetzt sind. Außerdem muss sie daran arbeiten, ihren Fußaufsatz so zu steuern, dass die Landung auf dem Boden bereits in einer beginnenden Rückwärtsbewegung des Fußes erfolgt – ähnlich wie beim Tretrollerfahren.
Für Olivias Sehnenbeschwerden ist außerdem die Belastungssteuerung im Sport enorm wichtig: Der erste Schritt hierbei besteht darin, den Laufumfang zu reduzieren, bis ein gut tolerierbarer Bereich gefunden ist. Ist das geschafft, können Steigerungen um circa 5–10 % beim Laufumfang oder bei der Laufintensität folgen – solange der Körper ohne drastische Schmerzreaktion zurechtkommt.
Ein Therapieplan bei Achillessehnenbeschwerden kommt nicht ohne Krafttraining aus:
Täglich Übungen für die Fuß- und Sprunggelenkstabilität sowie zur Kräftigung der Wadenmuskulatur dürfen hier ebenso wenig fehlen wie ein tägliches Sprungtraining, beginnend mit Sprüngen auf der Stelle (Hopping). 2–3× pro Woche Kraftübungen für die großen Beinmuskelgruppen (Kniebeugen, rumänisches Kreuzheben, Ausfallschritte und Co.) runden das Krafttrainingsprogramm ab.

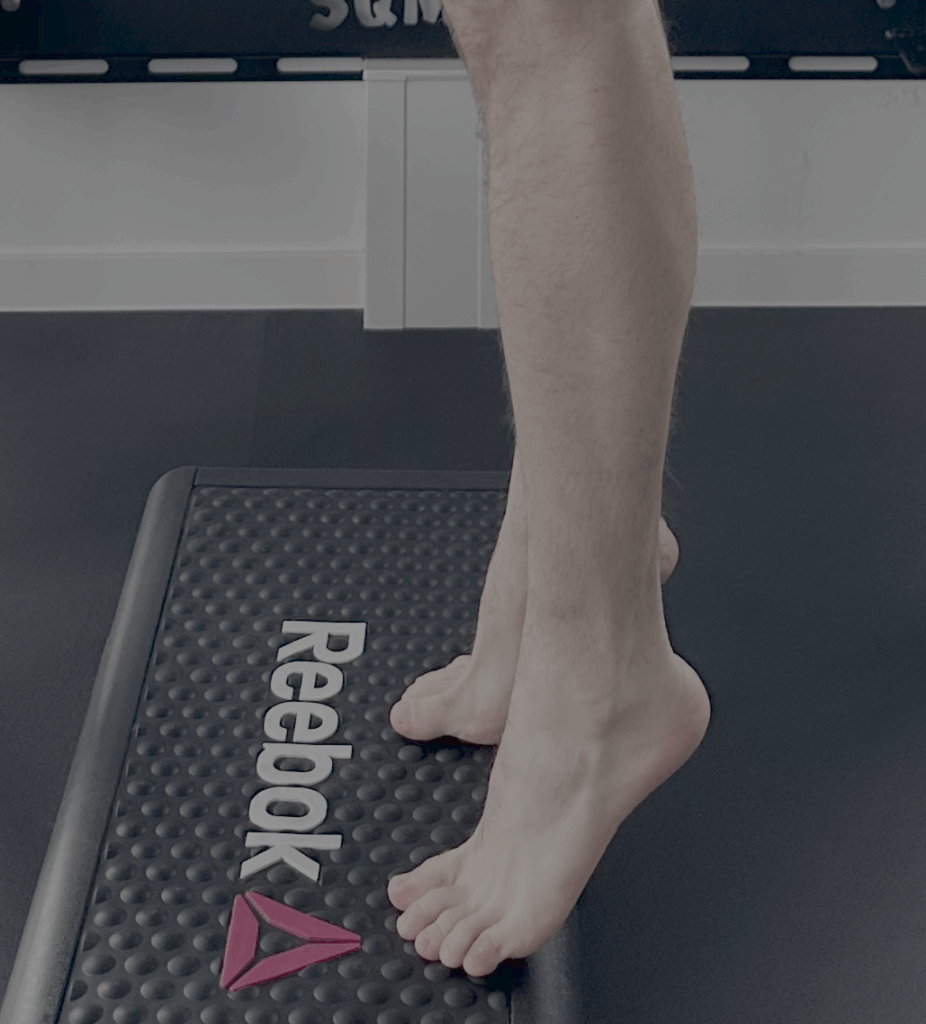
Verlauf (aktueller Stand)
Olivia reduzierte ihr Laufpensum auf 2× 5 km pro Woche und trainierte die Wade nahezu täglich. Das Ergebnis: eine moderate Verbesserung seiner Beschwerden binnen der ersten vier Wochen – der Schmerz nach dem Lauftraining sank von 6–7/10 auf 3–4/10 Punkte auf der Schmerzskala.
Ein toller Zwischenerfolg, wenn man bedenkt: Bei Achillessehnen ist Kontinuität wichtiger als Tempo. Sehnen (vor allem Achillessehnen) passen sich langsamer an Belastung an als Muskeln. Es braucht oft Wochen konsequenten Trainings und guter Belastungssteuerung, bis nachhaltige Effekte eintreten. Die Geduld lohnt sich, weil so zu schnelle Belastungssprünge und die damit verbundenen Rückfälle vermieden werden. Wir wünschen Olivia weiterhin alles Gute für ihre Reha.
Was EMG zeigt und warum
EMG erfasst die elektrische Aktivität der Muskulatur über Klebeelektroden auf der Haut. Sichtbar werden Timing (zu früh, zu spät, zu lange) und Intensität in typischen Bewegungsphasen. So lassen sich Muster erklären, die im Video allein nicht auffallen – zum Beispiel ein verspätetes Wadenmuskeltiming oder eine Überaktivität, die bremst statt hilft.
Maximalkrafttestung in der Praxis
Mit einem isometrischen Test messen wir gezielt die maximale Kraft in relevanten Muskelgruppen, zum Beispiel den Hüftabduktoren, den Plantarflexoren oder den Kniestreckern. Wichtig sind Relationen: links zu rechts und vordere zu hinterer Beinkette. Große Unterschiede oder niedrige Werte erklären oft, warum Belastung früh „zu viel“ wird.
Ablauf des Termins
Nach einem kurzen Gespräch platzieren wir die Elektroden, bereiten die Testpositionen vor und erklären die Ansteuerung. Zuerst erfassen wir EMG in alltagsnahen Aufgaben (Gehen, leichtes Laufen, einfache Drills), danach folgen kurze, saubere Kraftversuche gegen Widerstand. Das Ganze ist kontrolliert, gut dosiert und wird laufend erklärt.
Vom Befund zum Training
Aus EMG und Krafttestung entsteht ein schlanker, wirksamer Plan. Wir setzen gezielte Technik-Cues für besseres Timing (zum Beispiel Abdruck aus dem Fuß statt ziehen), ergänzen Übungen mit klarer Progression (Wadenheben von zwei- auf einbeinig, von isometrisch zu dynamisch) und dosieren Umfang sowie Pausen passend zur aktuellen Belastbarkeit. Die Wirkung prüfen wir nach 4 bis 8 Wochen im Re-Test und passen den Plan bei Bedarf an.
Beispiele aus der Praxis
Ein später Abdruck der Wadenmuskulatur lässt sich häufig mit kurzen, rhythmischen Abdruck-Drills und dosiertem Wadenkrafttraining verbessern; der Schritt wird spürbar flüssiger. Bei schwachen Hüftabduktoren mit Seitenunterschied stabilisieren gezieltes Krafttraining und einfache Spurbreiten-Cues die Beinachse; die Verbesserung ist im erneuten Test messbar.
Was der Bericht enthält
- Kurzbericht in verständlicher Sprache mit Kernaussagen.
- Relevante EMG-Kurven und Kraftwerte mit kurzer Einordnung.
Klare Empfehlungen zu Technik, Übungen und Dosierung.
Schuhempfehlung und ggf. individuelle Einlagenversorgung. - Prioritätenplan für 4 bis 6 Wochen, inklusive Vorschlag für den Re-Test.
Gut vorbereitet zum Termin
Haut sauber und trocken, keine Lotion am Testtag. Sportkleidung, die das Anbringen von Elektroden erlaubt (Wade, Oberschenkel, Hüfte). Gewohnte Laufschuhe mitbringen. Keine harten Einheiten direkt vorher.
FAQ – kurz und relevant
Tut EMG weh?
Nein. Es sind selbstklebende Elektroden auf der Haut.
Muss ich für EMG rasieren?
Nur bei starker Behaarung an einzelnen Stellen kann ein kleines Rasieren sinnvoll sein; das besprechen wir vor Ort.
Werde ich an meine Grenze gehen?
Nein. Es sind kurze, kontrollierte Aufgaben; die Maximalkrafttests dauern nur wenige Sekunden pro Versuch.
Bekomme ich Videos oder Screenshots?
Auf Wunsch stellen wir ausgewählte Sequenzen bereit; am einfachsten bringen Sie einen USB-Stick mit und erhalten die Dateien direkt von uns.
Bekomme ich die Videos oder Screenshots?
Sie erhalten einen Kurzbericht mit den relevanten Bildern. Auf Wunsch können Sie die Videoaufzeichnungen von uns erhalten; bringen Sie hierfür bitte einen USB-Stick mit.
Wie schnell bemerke ich Verbesserungen?
Häufig innerhalb weniger Wochen; stabile Kraftzuwächse brauchen etwas länger.
Wie oft sind Re-Tests sinnvoll?
Meist nach 4 bis 8 Wochen, um Fortschritte zu objektivieren und den Plan anzupassen.
Hinweis: Medizinische Informationen ersetzen keine Untersuchung. Bei akuten Beschwerden bitte Termin vereinbaren.
Eine professionelle Bewegungs- und Laufanalyse kann helfen, typische Laufbeschwerden wie Knieschmerzen, Schienbeinkantenschmerz (MTSS) oder Achillessehnenprobleme besser einzuordnen. In der Praxis von Dr. Lauer im Raum München (Gräfelfing, Würmtal) kommen Video-, 2D- und 3D-Analysen zum Einsatz, um Faktoren wie Kadenz, Schrittlänge, Landepunkt und Achsenstabilität zu beurteilen. Auf dieser Basis lassen sich Trainingsdosierung und Lauftechnik gezielt anpassen. Termine für eine Bewegungsanalyse oder Laufanalyse können online vereinbart werden.
